10 دقیقه
امسال فدراسیون بینالمللی دیابت (IDF) گامی قاطع برداشت: این نهاد رسماً بازشناسی یک شکل متمایز از دیابت را که سالها با سوءتغذیه شدید مرتبط دانسته میشد، بازیابی کرد. این نوع دیابت که در مباحث جهانی سلامت اغلب مغفول مانده و اکنون بهعنوان «دیابت نوع ۵» مطرح میشود، برآورد میشود که میلیونها نفر را در کشورهای کمدرآمد و با درآمد متوسط مبتلا کرده باشد و نیازمند رویکردهای تشخیصی و درمانی متفاوتی نسبت به دیابت کلاسیک نوع 1 یا نوع 2 است. اهمیت این بازشناسی نه تنها در نامگذاری است بلکه در ایجاد مسیرهای تحقیق، تشخیص و درمان منطبق با واقعیتهای اجتماعی-اقتصادی و تغذیهای جوامع آسیبپذیر قرار دارد.
چرا برچسب جدید برای دیابت اهمیت دارد
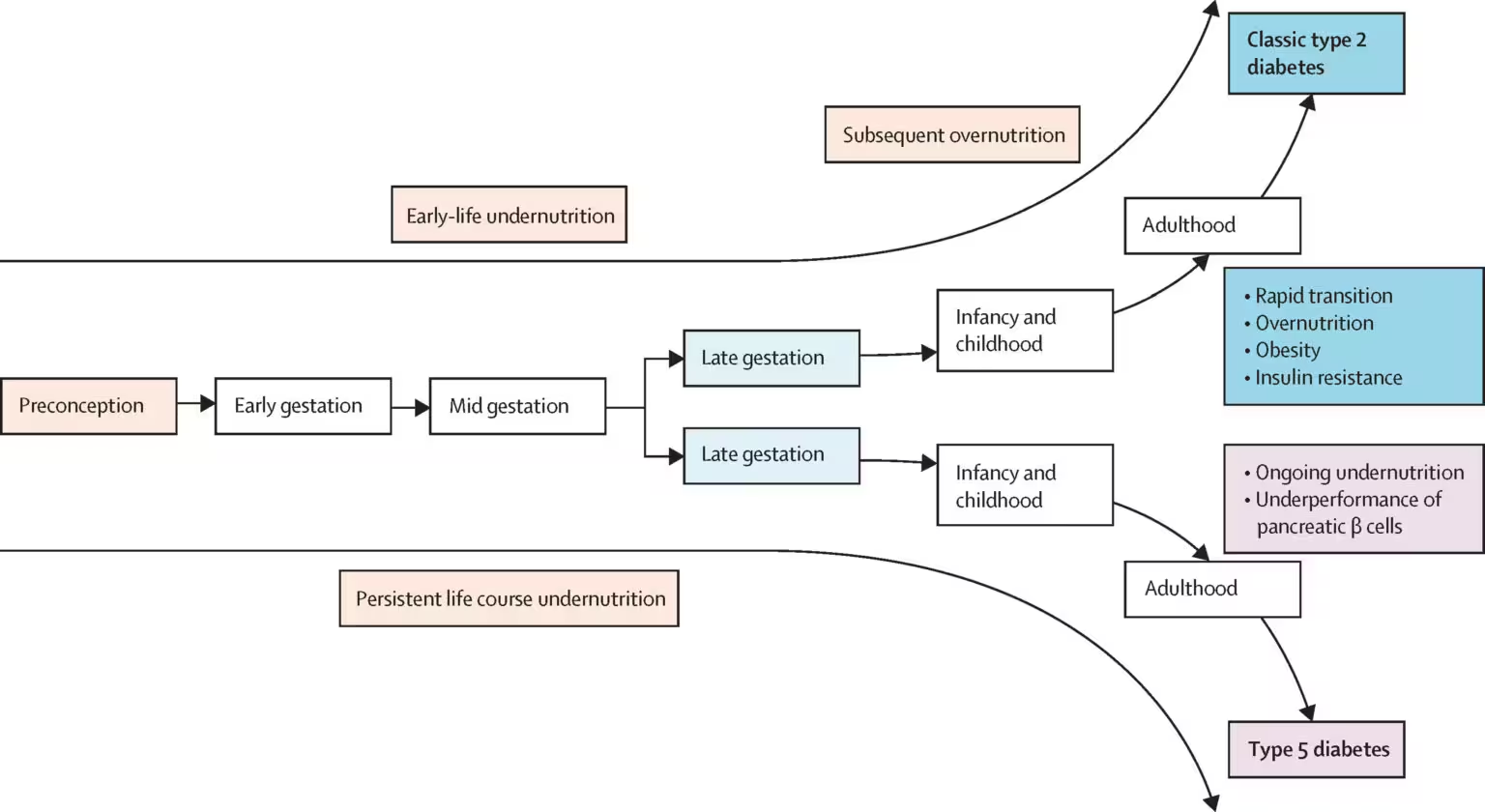
برای دههها پزشکان و پژوهشگران بر سر این بحث داشتند که آیا دیابت ناشی از سوءتغذیه یک نهاد جداگانه است یا صرفاً شکل تغییریافتهای از دیابت نوع یک یا دو. اولین گزارشها از این وضعیت در دهه ۱۹۵۰ در جامائیکا توصیف شد؛ این تشخیص در دهه ۱۹۸۰ توسط سازمان جهانی بهداشت مورد توجه قرار گرفت اما در سال ۱۹۹۹ بهدلیل دادههای ناسازگار کنار گذاشته شد. اکنون IDF از سایر مراجع سلامت درخواست میکند تا یک دسته پنجم—دیابت نوع ۵—را بپذیرند تا پژوهشگران، تأمینکنندگان مالی و پزشکان بتوانند بر معیارهای مشترک برای شناسایی و درمان آن توافق کنند. پذیرش رسمی این دستهبندی میتواند تأمین اعتبار پروژههای تحقیقاتی و برنامههای بهداشتی مرتبط را تسهیل کند و آمارهای جهانی بیماریها را کاملتر سازد.
آنچه دیابت نوع ۵ را متمایز میسازد منشاء آن است: برخلاف اشکال متداول که عمدتاً با چاقی، بارداری، روندهای خودایمنی تخریبکننده سلولهای تولیدکننده انسولین یا آسیب پانکراس مرتبطاند، این شکل به کمبود مزمن مواد مغذی در دورههای بحرانی رشد پیوند خورده است. تجربه طولانیمدت سوءتغذیه احتمالاً توسعه پانکراس و ظرفیت تولید انسولین را دچار اختلال میکند که در پی آن الگوی متابولیک متفاوتی نسبت به دیابت نوع 1 یا نوع 2 کلاسیک پدید میآید. از منظر اپیدمیولوژیک، این ارتباط با پویاییهای فقر، ناامنی غذایی و دسترسی محدود به خدمات بهداشتی در مناطق خاص همپوشانی دارد.
شواهد از کلینیکها و مطالعات میدانی
مطالعات اخیر—هم در مدلهای حیوانی و هم در کوهورتهای انسانی—دلایلی قویتر ارائه کردهاند که نشان میدهد کمبودهای تغذیهای در اوایل زندگی میتواند بهطور دائمی ساختار و عملکرد پانکراس را تغییر دهد. پژوهشهای بالینی که توسط گروههایی در جنوب آسیا و آفریقا هدایت شدهاند، بیمارانی را توصیف کردهاند که کمبود انسولین در آنها به نحوی است که از دیابت خودایمنی نوع 1 متمایز است، در حالی که حساسیت به انسولین در بافتهای هدف در آنها حفظ میشود و این تفاوتشناسی را از الگوی نوع 2 کلاسیک مشخص میسازد. این مطالعات معمولاً از اندازهگیریهایی مانند سطح C‑پپتاید، تست تحمل گلوکز خوراکی (OGTT) و ارزیابی نشانگرهای خودایمنی استفاده کردهاند تا نکات افتراقی را استخراج کنند.

این الگوی بالینی اهمیت درمانی دارد: وقتی تولید انسولین پایین است اما بافتهای هدف هنوز به انسولین پاسخ میدهند، درمانهای استاندارد نوع 2 که بر کاهش مقاومت به انسولین متمرکزند ممکن است کماثر یا نامناسب باشند. بدتر اینکه، تجویز بیش از حد یا نامناسب انسولین در زمینه ناامنی غذایی میتواند منجر به هایپوگلیسمی خطرناک شود. گزارشهای کارآزماییهای کوچک و مطالعات مشاهدهای تا کنون نشان میدهد که میلیونها نفر ممکن است تحت تأثیر قرار گیرند—برخی برآوردها تعداد مبتلایان را تا 25 میلیون نفر در سطح جهان تخمین زدهاند—و تمرکز جغرافیایی این موارد در مناطقی است که کمبود پایدار غذا، فقر و دسترسی محدود به مراقبتهای بهداشتی همزمان وجود دارد.
تشخیص و درمان نوع ۵: یک چالش عملی
یکی از مشکلات اساسی ابهام در معیارهای تشخیصی بوده است. بدون وجود معیارهای توافقشده، پزشکان اغلب این بیماران را بهعنوان نوع 1 یا نوع 2 برچسبگذاری کرده و بر اساس آنها مدیریت میکنند که گاهی نتایج زیانآور در پی دارد. بهعنوان مثال، پروتکلهای دوزدهی انسولین طراحیشده برای دیابت خودایمنی ممکن است برای فردی که کمبود انسولین او نسبی است و همواره در معرض ریسک سوءتغذیه قرار دارد، نامناسب باشد و خطر افت قند را افزایش دهد. بنابراین، تفکیک صحیح انواع دیابت در این جمعیتها از نظر ایمنی و اثربخشی درمان حیاتی است.
کارشناسان برجسته استدلال میکنند که دستورالعملهای تشخیصی باید تاریخچه بالینی (بهویژه سوءتغذیه در اوایل زندگی)، آزمایشهای متابولیک که یک پروفایل متمایز انسولین و گلوکز را نشان میدهد، و در صورت امکان نشانگرهای زیستی (بیومارکرها) که ظرفیت عملکرد پانکراس را منعکس میکنند، ترکیب کند. این میتواند شامل اندازهگیری C‑پپتاید ناشتا و پس از تحریک، ارزیابی آنتیبادیهای خودایمنی مرتبط با دیابت، و معیارهای تغذیهای و رشد در کودکی باشد. IDF گروه کاری را به ریاست اندوکرینولوژیست Meredith Hawkins تشکیل داده تا چنین معیارهایی را تدوین کند، یک رجیستری جهانی راهاندازی نماید و مواد آموزشی برای کارکنان خط مقدم تهیه کند. این اقدامات میتوانند به استانداردسازی تشخیص، جمعآوری دادههای مقایسهای و تولید شواهد مبتنی بر واقعیتهای میدانی کمک کنند.
درمان چگونه میتواند باشد
راهبردهای درمانی برای دیابت نوع 5 احتمالاً با آنچه در کشورهای پردرآمد متداول است تفاوت خواهد داشت. برخی بیماران ممکن است به تکمیل انسولین با دوز پایین و متناوب نیاز داشته باشند تا از پرگلیسمی جلوگیری شود و در عین حال ریسک هایپوگلیسمی به حداقل برسد. انتخاب بین انسولینهای پایه ساده یا دوزهای پراکنده باید براساس وضعیت تغذیهای بیمار، توانایی پیگیری و دسترسی به آموزش مناسب صورت گیرد. دیگر بیماران ممکن است از داروهای خوراکی که ترشح باقیمانده انسولین را تحریک میکنند—مانند گروههایی از داروهای محرک انسولین—یا از مداخلات تغذیهای بهرهمند شوند که هدفشان تقویت عملکرد باقیمانده سلولهای بتای پانکراس است؛ البته انتخاب داروها باید با احتیاط و بر پایه شواهد و شرایط محلی انجام شود.
هر رویکردی باید واقعبینانه و کاربردی باشد: دستگاههای پایش گلوکز و پمپهای انسولین مداوم اغلب در مناطقی که بیشترین آسیب را متحمل میشوند قابلتهیه یا قابلپرداخت نیستند. این واقعیت ضرورت تدوین الگوریتمهای ساده، ایمن و قابلاجرا توسط کارکنان بهداشت جامعه را افزایش میدهد و همزمان سرمایهگذاری در امنیت غذایی و برنامههای تغذیه مادر-کودک بهعنوان پیشگیری اولیه را ضروری میسازد. آموزش به خانوادهها برای شناسایی علائم هایپوگلیسمی، زماندهی مناسب غذا و انسولین، و ایجاد مسیرهای ارجاع مناسب از اجزای کلیدی هر استراتژی درمانی خواهد بود.
پیامدها برای سلامت جهانی و تحقیق
بازشناسی توسط IDF بیش از یک عمل نامگذاری است—این یک فراخوان به اقدام است. در غیاب یک دستهبندی رسمی، این وضعیت برای منابع مالی بزرگ ناپدید میشود و در برآوردهای جهانی بیماریها کمتر گزارش میگردد. این امر به نوبه خود مانع تحقیقات منسجم در مورد پاتوفیزیولوژی خاص، ابزارهای تشخیصی سازگار با منابع محدود و درمانهایی میشود که برای این جمعیتها مناسب باشند. تأمینکنندگان مالی و سیاستگذاران برنامهها غالباً بر اساس دادههای مرسوم تصمیم میگیرند؛ بنابراین ثبت رسمی و معیارمند این نوع دیابت میتواند جریان منابع و توجه را تغییر دهد.
برخی محققان این اقدام را دیرهنگام میدانند و برخی دیگر هشدار میدهند که دادهها هنوز هم ناهمگناند و حصول قطعیت تشخیصی بهسرعت آسان نخواهد بود. هر دو دیدگاه بر یک نقطه توافق دارند: نبود اجماع موجب اشتباهات تشخیصی و از دسترفتن فرصتها برای مراقبت بهتر میشود. بنابراین هدف کوتاهمدت باید ایجاد معیارهای قابلاعتماد، آموزش کارکنان بالینی و شروع مطالعات چندمرکزی برای اطلاعرسانی سیاستها باشد.
در مناطقی که بیماری شایعتر است—بخشهایی از آسیا، آفریقای زیرصحرایی و به طور فزاینده در مناطقی از آمریکای لاتین و کارائیب—مداخلات نیازمند راهنماییهای بالینی هماهنگ، حمایت تغذیهای جامعه و سرمایهگذاری در ظرفیتهای پایه آزمایشگاهی خواهد بود تا تشخیص و درمان ایمن و اثربخشی ارائه شود.
دیدگاه کارشناسی
«وقتی پانکراس یک بیمار در اثر سالها تغذیه نامناسب شکل گرفته است، امضای متابولیک با آنچه در کتابهای درسی کلاسیک آمده همخوانی ندارد»، دکتر النا مورالس، اندوکرینولوژیست جهانی که در کلینیکهای میدانی در کنیا و هند کار کرده است، میگوید. «تیمهای بالینی به ابزارهایی نیاز دارند که آن واقعیت را منعکس کند—چکلیستهای تشخیصی ساده، پروتکلهای روشن برای کاهش مصرف انسولین و برنامههای تغذیهای قوی. در غیر این صورت ممکن است با درمانهای نیکخواهانه به بیماران آسیب وارد کنیم.» دیدگاه او بر نیاز فوری به آموزش پزشکان عمومی، پرستاران و کارکنان بهداشت جامعه درباره ویژگیهای بالینی متمایز و خطرات مدیریت نامناسب تأکید دارد.
چه نکاتی را باید دنبال کرد
گروه کاری IDF قصد دارد معیارهای تشخیصی و توصیههای درمانی منتشر کند و یک رجیستری چندملیتی برای جمعآوری دادههای استاندارد راهاندازی نماید. این رجیستری میتواند روندهای شیوع را روشن سازد و مشخص کند که آیا تعداد افراد مبتلا به دیابت نوع ۵ در حال افزایش یا کاهش است، خصوصاً همزمان با تغییر الگوهای تغذیهای در مناطق مختلف. دادههای منسجم میتواند به تولید راهنماییهای مبتنی بر شواهد و سیاستگذاریهای هوشمندتر کمک کند.
پیشرفت در این حوزه وابسته به همکاری است: اندوکرینولوژیستها، پزشکان مراقبتهای اولیه، متخصصان بهداشت عمومی و سازمانهای مردمی باید با هم کار کنند تا یک برچسب رسمی را به مراقبتی ایمنتر و مؤثرتر تبدیل کنند—بهویژه در جاهایی که منابع محدود و ناامنی غذایی مخاطرات را افزایش دادهاند. این همکاری باید شامل تبادل تجربههای بالینی، استانداردسازی روشهای جمعآوری داده و آموزش نیروی انسانی باشد.
اولویتهای سیاستگذاری و سلامت عمومی
فراتر از عمل بالینی، پاسخ به دیابت نوع ۵ نیازمند تقویت تغذیه مادر و کودک، گسترش دسترسی به آزمایشهای تشخیصی مقرونبهصرفه و ادغام مراقبت دیابت در تلاشهای گستردهتر برای کاهش فقر و گرسنگی است. این ترکیب هم به علت ریشهای بیماری میپردازد و هم پیامدهای پزشکی آن را هدف قرار میدهد. تدارک برنامههای تغذیهای هدفمند، تامین غذای پایدار برای خانوادههای آسیبپذیر و آموزش تغذیهای جامعه از اجزای مهم پیشگیری اولیه به شمار میآیند.
بازشناسی رسمی IDF تشخیصِ مدتها کنارگذاشتهشده را دوباره به دستور کار سلامت جهانی بازگردانده است. نامگذاری این وضعیت گامی نخست است؛ کار سختتر ساختن ابزارهای مبتنی بر شواهد و سامانههای بهداشتی عادلانه است تا افرادی که دیابت آنها ریشه در سوءتغذیه دارد نهایتاً مراقبت درست و مناسب دریافت کنند. این مسیر نیازمند سرمایهگذاری، پژوهشهای هدفمند و تعهد طولانیمدت به حل ریشهای مشکل ناامنی غذایی و فقر است.
منبع: sciencealert
نظرات
آرتم_
اگر معیار نداشته باشیم پول و زمان هدر میره، آموزش فوری نیازمه، و غذا... واقعاً غذا 😔
رضا
خوبه که IDF شروع کرده، ولی عجله نکنن، داده ها هنوز ناهمگنند و ممکنه گیج بشیم، قدم به قدم بهتره
شهرران
بازشناسی لازمه، ولی اول باید معیارهای ساده و قابل اجرا ساخته بشه بدونش فقط اسم باقی میمونه
بیوانیکس
تو سفر کاری به روستا دیدم بچه هایی با تاریخچه سوءتغذیه و دیابت عجیب، این نامگذاری شاید کمک کنه، اگه معیار باشه
توربو
جالبه، اما واقعا مدارک قوی هست؟ 25 میلیون رقم زیادیه، شاید اغراق باشه؟ شک دارم ولی امیدوارم اشتباه باشم
کویننگر
منطقیه، مخصوصا تو کشورای فقیر، ولی تامین پول و زیرساخت مشکل بزرگه... اجرای واقعی سخت بنظر میاد
دیتاپالس
وای، چرا کسی زودتر بهش اهمیت نداد؟ اینا رو شنیدن یعنی سیاست سلامت باید تغییر کنه، ولی چطور؟

ارسال نظر