8 دقیقه
پژوهشگران کشف کردهاند که سلولهای ایمنی بهصورت فعال یک پوشش سطحی غنی از قند را از خود جدا میکنند تا از جریان خون عبور کرده و وارد پوست ملتهب شوند — یک سویچ مولکولی دقیق که به پیشروی پسوریازیس کمک میکند. این یافته نگرش مرسوم درباره مهاجرت سلولهای ایمنی را بازتعریف کرده و راههای جدیدی برای درمانهای کنترل التهاب گشوده است.
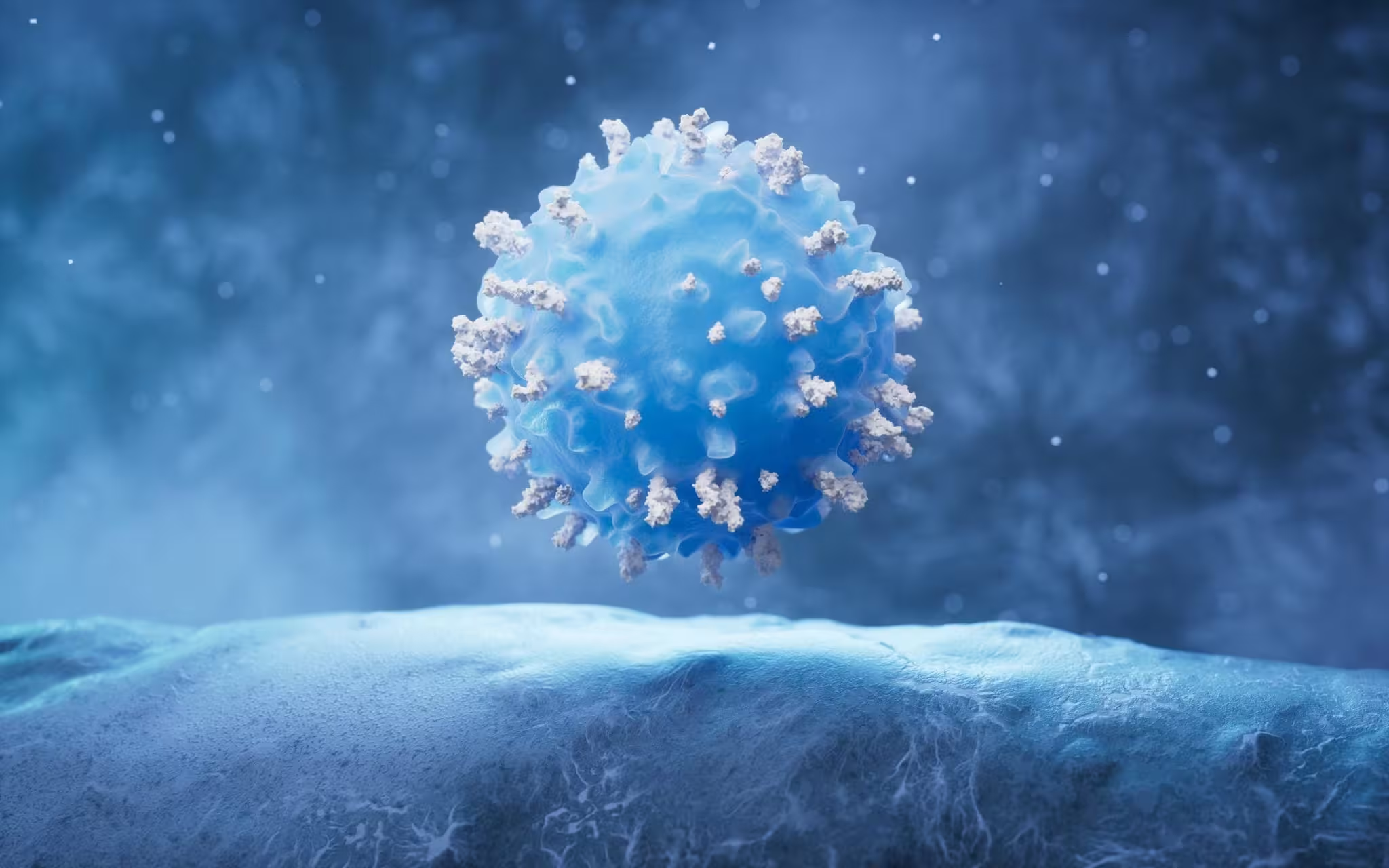
تحقیقات جدید نشان میدهد که خود سلولهای ایمنی لایهای غنی از قند را میریزند تا بتوانند وارد پوست ملتهب در پسوریازیس شوند و این دیدگاه دیرینه درباره نحوه مهاجرت سلولهای ایمنی در بیماری را دگرگون میکند. این تغییر مولکولی ظریف، محرک التهاب است و مکانیزمی کمتر بررسیشده را آشکار میسازد که میتواند بر درمانهای آینده تأثیر بگذارد.
خلاصه و اهمیت یافتهها
پوشش قندی با نقشی شگفتآور
بیشتر سلولهایی که دیواره رگهای خونی را میپوشانند دارای لایهای متراکم و ژلمانند به نام گلیکاکالیکس هستند — شبکهای از قندهای پیچیده (گلیکانها) که به پروتئینها و لیپیدها متصل شدهاند. سالها محققان بر گلیکاکالیکس اندوتلیال تمرکز داشتند که بهعنوان تنظیمکننده حرکت سلولی، محافظت عروقی و سیگنالدهی مطرح بود. مطالعه جدید نشان میدهد که سلولهای ایمنی نیز گلیکاکالیکس مخصوص به خود را حمل میکنند و قادرند بهطور فعال آن را برای خروج از جریان خون و ورود به بافت جدا کنند.
وقتی سلولهای ایمنی آن پوشش قندی را حذف میکنند، تواناییشان برای فشرده شدن و عبور از دیواره عروق در شرایط التهابی افزایش مییابد. این فرایند — که بهطور تخصصی بخشی از فرآیند خروج از رگ یا extravasation است — به نظر برای رسیدن سلولهای ایمنی به بافت عفونی یا آسیبدیده ضروری است. با این حال در پسوریازیس این مکانیزم میتواند به ضرر بیمار تمام شود: جذب بیش از حد و ماندگاری سلولهای ایمنی در پوست باعث تشدید التهاب مزمن و ایجاد پلاکهای فلسدار مشخص این بیماری میشود.
در این بخش از مقاله، به جزئیاتی درباره ماهیت گلیکانها، انواع ساختارهای قندی (مانند گلیکوزآمینوگلیکانها، پروتئوگلیکانها، و گلیکوزیلاسیون N و O) و نقش آنها در تعاملات مولکولی اشاره شده است. همین مجموعه قندی میتواند بر دسترسی گیرندهها، شباهت سطحی سلول و تعامل با مولکولهای چسبندگی تأثیر بگذارد؛ بنابراین تغییر در آن مستقیماً روی مهاجرت و فعالسازی ایمنی اثر میگذارد.
روششناسی و یافتههای کلیدی
چگونه این مطالعه قواعد بازی را تغییر داد
این تحقیق که در مجله Science Signaling منتشر شد و توسط دکتر اِیمی ساندرز (Lancaster University) و دکتر داگلاس دایر (University of Manchester) هدایت شد، با نویسندگی اول دکتر مگان پریستلی (که اکنون در MIT است) انجام گرفت. آنها از آزمایشهای سلولی و مولکولی متعدد برای ردیابی بازسازی گلیکاکالیکس در سلولهای ایمنی در پاسخهای التهابی استفاده کردند. تیم تحقیقاتی نشان داد که ریزش گلیکاکالیکس صرفاً نتیجه فرسایش و آسیب نیست؛ بلکه یک مرحله تنظیمشده است که رفتار سلولهای ایمنی در پاسخ به سیگنالهای التهابی و مسیر مهاجرتشان به بافتها مانند پوست را کنترل میکند.
در مطالعات تجربی، محققان چندین تکنیک ترکیبی را بهکار بردند: تصویربرداری با رزولوشن بالا برای مشاهده تغییرات سطحی، آزمایشهای بیوشیمیایی برای شناسایی گلیکانها و آنزیمهای مرتبط، و مدلهای in vitro و in vivo برای ارزیابی عملکردی خروج سلولی از رگها. آنها همچنین از ممانعت مولکولی و ژنتیکی برای دستکاری آنزیمهای بریدهشونده یا مولکولهای چسبنده استفاده کردند تا نشان دهند چگونه تثبیت یا متلاشی شدن گلیکاکالیکس بر نرخ مهاجرت تأثیر میگذارد.
دکتر ساندرز در توضیح اهمیت یافتهها گفت: «کشف اهمیت لایه گلیکاکالیکس بر روی سلولهای ایمنی واقعاً هیجانانگیز است.» او تأکید کرد که شناسایی این رفتار بخشی از روایت مهاجرت ایمنو-سلولی را بازنویسی میکند. دکتر دایر افزود که تلاشهای همکاری بیندانشگاهی برای بازتعریف مکانیسم جذب سلولها در بیماریهای التهابی حیاتی بوده است، و دکتر پریستلی اشاره کرد که این پروژه توجه شایستهای را به نقش قندها در تنظیم ایمنی جلب میکند.

دکتر اِیمی ساندرز. منبع: Lancaster University
پیامدهای بالینی و درمانی
پیامدها برای پسوریازیس و فراتر از آن
درک ریزش گلیکاکالیکس افقهای درمانی را گسترش میدهد. داروهای ضدالتهاب فعلی اغلب مولکولهای سیگنالدهنده یا فعالسازی سلول ایمنی را هدف قرار میدهند؛ مثالهای شناختهشده شامل بیولوژیکهای هدفگیرنده TNF، IL-17 و IL-23 در درمان پسوریازیس هستند. اما تغییر روند فیزیکی حذف گلیکاکالیکس — برای نمونه با مهار آنزیمهایی که قندهای سطحی را میتراشند یا پایدارسازی لایه گلیکاکالیکس — میتواند نفوذ مضر سلولهای ایمنی را کاهش دهد بدون آنکه سیستم ایمنی را بهطور کلی خاموش کند.
طراحی داروهایی که حرکت سلولهای ایمنی بین خون و بافت را تغییر میدهند میتواند هم در درمان عفونتها مؤثرتر باشد و هم از آسیبهای ناشی از پاسخ ایمنی در بیماریهای مزمن مانند پسوریازیس جلوگیری کند. مطالعه همچنین به گلیکانها بهعنوان نشانگرهای زیستی (بیومارکرها) اشاره میکند: تغییرات در لایه قندی ممکن است کمک کند تا عود بیماری پیشبینی شود یا پاسخ به درمان پایش گردد. اندازهگیری سطوح خاص گلیکان یا آنزیمهای مرتبط در خون یا نمونههای پوستی میتواند یک ابزار تشخیصی یا پروگنوستیک جدید فراهم آورد.
یکی از رویکردهای درمانی بالقوه شامل توسعه مهارکنندههای انتخابی آنزیمهایی مانند نئورامینیدازها (sialidases)، هپاراناز، یا هایالورونیداز است که میتوانند تغییر در آرانژمان گلیکانی را متوقف یا تعدیل کنند. رویکرد دیگر استفاده از مولکولهای بازدارنده شکستن پروتئینهای متصلکننده گلیکوزیلاتها یا پوششدهندههای مصنوعی است که گلیکاکالیکس را شبیهسازی کرده و از برونریزی آن جلوگیری میکنند. البته این راهکارها نیاز به بررسیهای دقیق بیولوژیک و ایمنیدارویی دارند تا از بروز عوارض ناخواسته جلوگیری شود.
در سطح بالینی، حفظ تعادل میان کاهش ورود سلولهای مضر و حفظ کارکرد دفاعی میزبان حیاتی است. هر رویکردی که ساختار گلیکاکالیکس را تغییر دهد باید بررسی کند که آیا این تغییرات بر قابلیت سلولهای ایمنی در شناسایی و حذف عوامل عفونی یا توموری تأثیر منفی نمیگذارد. بنابراین مطالعات آینده باید اثرات بلندمدت روی پاسخ ایمنی معیار، حساسیت به عفونت و ترمیم بافت را نیز ارزیابی کنند.
تیم پژوهشی، مشارکتها و گامهای بعدی
چه کسانی مشارکت کردند و چه مواردی در انتظار است
علاوه بر آزمایشگاههای اصلی، همکارانی مانند دکتر مکس نوبیس (University of Manchester؛ قبلاً VIB-KU Leuven) و پروفسور اولگا زوبکوا (Victoria University of Wellington) در این پروژه مشارکت داشتند. پژوهشهای بعدی باید محرکهای مولکولی که آغازگر ریزش گلیکاکالیکس هستند را نقشهبرداری کند، بررسی کند آیا مکانیزمهای مشابه در سایر بیماریهای التهابی نیز عمل میکنند، و روشهای ایمن برای تعدیل این فرایند را از نظر فارماکولوژیک ارزیابی نماید.
از منظر آزمایشگاهی، مراحل بعدی شامل:
- شناسایی دقیق آنزیمها و پروتئینهای «sheddase» که مسئول حذف گلیکاکالیکس بر روی زیرگروههای مختلف سلولهای ایمنی هستند.
- بررسی نقش انواع گلیکانها (مثلاً سیالیکاسیدها، هپارانسوختها، و زنجیرههای O-linked) در تعامل با مولکولهای چسبندگی مانند selectinها و integrinها.
- توسعه مدلهای حیوانی و سهبعدی بافتی برای سنجش اثرات کنترل یا تقویت گلیکاکالیکس بر التهاب و بازسازی بافت.
- بهکارگیری فنآوریهای پروتئومیکس و گلیکومیکس برای یافتن نشانگرهای قابلاعتماد در خون یا نمونههای بافتی که بتوانند وضعیت گلیکاکالیکس را منعکس کنند.
برای بیماران و پزشکان، پیام عملی این است که ساختارهای کوچک و اغلب نادیدهگرفتهشده قندی در سطح سلولهای ایمنی میتوانند مسیر التهاب را هدایت کنند. هدف قرار دادن آن سویچ قندی، راهبرد جدیدی برای مهار ترافیک بیش از حد سلولهای ایمنی به بافتها ارائه میدهد در حالی که توانایی بدن برای مقابله با عفونت را حفظ میکند.
در نهایت، این کشف باعث میشود تا حوزهٔ ایمونولوژی و تحقیق در پسوریازیس به تعاملات بین مولکولی سطحی، آنزیمهای پردازشکننده گلیکان و پاسخهای سیگنالدهی درونسلولی توجه بیشتری نشان دهند. تلاقی دانش گلیکوبیولوژی، بیوشیمی سلولی و علوم بالینی میتواند منجر به داروها و بیومارکرهایی شود که دقیقتر، ایمنتر و مؤثرتر باشند.
در کنار توصیههای علمی، لازم است پژوهشگران، پزشکان پوست و شرکتهای داروسازی با هم همکاری کنند تا از ترجمه این کشف به درمانهای بالینی سریع و مطمئن اطمینان حاصل شود. مطالعات بالینی مرحلهای و طراحیشده بهخوبی برای ارزیابی اثربخشی و ایمنی مداخله در مسیرهای گلیکاکالیکس از اهمیت ویژه برخوردارند.
کلمات کلیدی مرتبط که در متن طبیعی وارد شدهاند شامل: پسوریازیس، گلیکاکالیکس، سلولهای ایمنی، التهاب پوست، مهاجرت سلولی، گلیکانها، آنزیمهای sheddase، بیومارکر و درمانهای ضدالتهابی میباشند.
منبع: scitechdaily
نظرات
توربو
خوبه، نوآورانه اما یکم اغراق شده بنظر میاد؛ مهار گلیکاکالیکس ممکنه عواقب ناخواسته داشته باشه، قبل از بالینی خیلی بررسی لازمه
علی_
حالا یه زاویه جدید به ایمونولوژی اضافه شده؛ فکر کنم ترکیب گلیکوبیولوژی و بالین میتونه ده سال آینده رو عوض کنه. منتظرم ببینم نتایج بالینی چی میشه
پمپزون
دنبال چنین چیزی بودم، تو مطالعۀ آزمایشگاهی خودمون دیدم تغییر گلیکان میتونه چرخش ایمنی رو عوض کنه, ولی هنوز کلی متغیره
دیتاپالس
این نتایج قابل تکرار در انسانهاست؟ آزمایشهای حیوانی خوبه ولی واقعیت بالینی چطور؟ شواهد کم نیست؟
مهدی
خیلی منطقیه tbh، کنترل sheddaseها میتونه مسیر درمانی جدیدی باز کنه، اما خطر عفونت هم هست
بیوانیکس
وای، چه نکتهای! اینکه سلول ایمنی خودش گلیکاکالیکس رو میریزه، یعنی همهچی از ریشه تغییر میکنه. نکنه داروها باید خیلی دقیقتر طراحی بشن…

ارسال نظر