8 دقیقه
تصور کنید که یکسوم یک بحران را میشود قبل از شروع متوقف کرد. این نتیجهٔ صریح و نگرانکنندهای است که از یک تحلیل گستردهٔ سازمان جهانی بهداشت (WHO) بهدست آمده است: در سال 2022 حدود ۱۹ میلیون نفر در جهان مبتلا به سرطان تشخیص داده شدند و تقریباً ۳۸ درصد از این موارد با عوامل خطری مرتبط بودند که قابل تغییر و پیشگیریاند.
این عوامل خطر ترکیبی از انتخابهای سبک زندگی، عوامل عفونی، قرارگیریهای شغلی و آسیبهای محیطیاند. با این حال، دو رفتار برجستهتر از بقیه بهنظر میرسند. استعمال تنباکو همچنان بزرگترین عامل قابلپیشگیری سرطان است — که تخمین زده میشود تقریباً ۱۵ درصد از تشخیصهای جدید در آن سال به آن مربوط بوده — و مصرف الکل دومین عامل تغییرپذیر مهم در سبک زندگی است. بهسادگی: چند رفتار شایع، سهم بسیار بزرگی از بار جهانی سرطان را تشکیل میدهند.
چرا این موضوع اهمیت دارد؟ چون پیشگیری، وقتی مؤثر باشد، فوایدش چندبرابر میشود. کاهش سیگار کشیدن و مصرف مضر الکل نه تنها احتمال ابتلا به سرطان ریه و کبد را کاهش میدهد، بلکه خطرات سرطان معده، روده بزرگ و انواع دیگری از سرطانها را نیز کم میکند. با افزودن واکسیناسیون مؤثر، هوای پاکتر و محیطهای کاری امنتر، کاهش بالقوه در موارد جدید سرطان قابلتوجه خواهد بود.
چه چیزی تحلیل WHO را نشان میدهد و چرا الگوهای منطقهای متفاوت است
تیم WHO سیعامل خطرپذیر و تغییرپذیر را بررسی کرد و محاسبه نمود چه تعداد از موارد جدید سرطان را میتوان به هرکدام از این عوامل نسبت داد. تصویر کلی بسیار واضح و هشداردهنده است: دهها میلیون مورد بالقوه قابل اجتناب در سطح جهان. ولی جزئیات بسته به منطقه و جنسیت متفاوت است. برای مردان، سیگار تقریباً یکچهارم موارد جدید سرطان در سطح جهان را در سال ۲۰۲۲ تشکیل میداد. برای زنان در برخی مناطق، آلودگی هوا سهم غیرمنتظرهای در سرطان ریه داشته است؛ در شرق آسیا حدود ۱۵ درصد از موارد سرطان ریهٔ زنان با آلودگی هوا مرتبط بوده است. در شمال آفریقا و غرب آسیا، آلودگی هوا تقریباً یکپنجم سرطانهای ریهٔ مردان را تشکیل میداد.
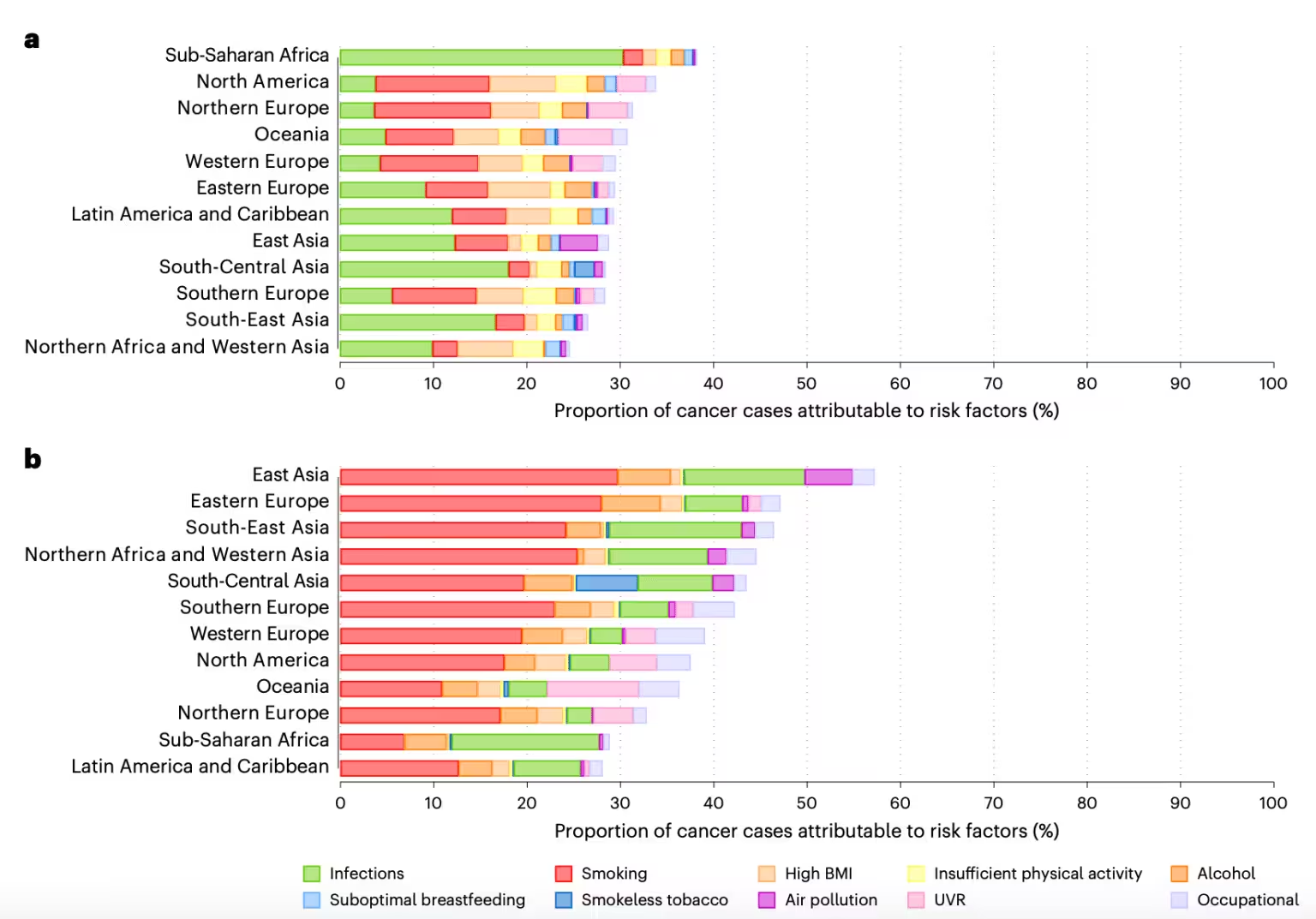
عاملهای عفونی نیز همچنان اهمیت دارند. حدود ۱۰ درصد از موارد جدید سرطان به عوامل عفونی نسبت داده شدهاند که ویروس پاپیلوما انسانی با ریسک بالا (HPV) بهعنوان عامل غالب سرطانهای قابلپیشگیری در میان زنان برجسته شده است، بهخصوص بهخاطر ارتباط آن با سرطان دهانهٔ رحم. واکسن مؤثر علیه HPV وجود دارد و میتواند بسیاری از این موارد را پیشگیری کند، اما در بسیاری از کشورها پوشش واکسیناسیون ناقص است و شکافهای دسترسی ادامه دارد.
سایر عوامل مورد اشاره در تحلیل شامل شاخص تودهٔ بدنی بالا، فعالیت بدنی کم، استفاده از تنباکوی بدون دود، مصرف سنتی مادهٔ محرک «بتل» یا آریکا نات (areca nut)، شیردهی ناکافی، تابش فرابنفش و بیش از دهها مخاطرهٔ شغلی بودند. برای مثال، سرطان معده همچنان در میان مردان شیوع بیشتری دارد و اغلب با سیگار کشیدن و شرایطی مرتبط است که خطرات عفونت را افزایش میدهند — تراکم جمعیت، بهداشت نامناسب و دسترسی محدود به آب سالم.
کارشناسان WHO این نتیجه را یک فرصت توصیف کردند. ایزابل سورژوماتارام، اپیدمیولوژیست پزشکی و نویسندهٔ ارشد تحلیل، اشاره کرد که پرداختن به علل قابلپیشگیری «یکی از قدرتمندترین فرصتها برای کاهش بار جهانی سرطان است». آندره ایلباوی، رهبر تیم کنترل سرطان در WHO، تأکید کرد که تفکیک الگوهای خطر بر اساس کشور و جمعیت به سیاستگذاران راهبردهای عملی و هدفمند برای پیشگیری از سرطان قبل از بروز آن میدهد.
پس جوامع چه میتوانند انجام دهند؟ کنترل تنباکو همچنان مداخلهٔ با بیشترین اثرگذاری است: افزایش مالیات بر سیگار، محدودیتهای قویتر تبلیغات، خدمات ترک دخانیات و بستهبندی ساده (plain packaging) همگی در مکانهایی که اجرا شدهاند مصرف تنباکو را کاهش دادهاند. گسترش واکسیناسیون HPV و برنامههای غربالگری دهانهٔ رحم، کاهش مصرف مضر الکل، سختگیرانهتر کردن استانداردهای کیفیت هوا و بهبود بهداشت در جوامع آسیبپذیر، ابزارهای ساده اما اثباتشدهای هستند. حفاظتهای شغلی و پایش مستمر میتوانند کارسازهای خاص محیط کار را حذف کنند یا میزان تماس را به حداقل برسانند.
اعداد یک داستان ساده را بازگو میکنند: پیشگیری مؤثر است، اما فقط در صورتی که سیاست، سامانههای بهداشت عمومی و جوامع با هم اقدام کنند. کاهش قرارگیری در معرض چند عامل خطر میتواند هر ساله از وقوع میلیونها مورد سرطان جلوگیری کند — و جانهای بیشماری را نجات دهد. آیا این را بهعنوان یک وضعیت اضطراری تلقی خواهیم کرد یا یک گزینه؟
برای درک بهتر پیامدها و برنامههای اجرایی لازم است چند محور کلیدی را جداگانه بررسی کنیم: ۱) اولویتهای سیاستگذاری عمومی، ۲) مداخلات بخش سلامت، ۳) نقش جامعه و آگاهیرسانی، و ۴) نیاز به دادههای محلی و پایش مستمر. هرکدام از این محورها میتوانند بهطور مستقیم تأثیر کاهش بار بیماری سرطان را تسریع کنند.
اول؛ سیاستگذاری عمومی: اعمال مالیاتهای مؤثر بر تنباکو و الکل، ممنوعیت یا محدودیت تبلیغات محصولات دخانی و الکلی، و وضع قوانین سختگیرانه برای کاهش آلودگی هوا از طریق کنترل انتشار صنایع و حملونقل، از اقدامات کلیدی هستند. تجربهٔ کشورهایی که سیاستهای قاطع داشتهاند نشان میدهد که ترکیبی از مشوقهای مالی، محدودیتهای قانونی و نظارت اثربخش میتواند رفتار جمعی را تغییر داده و شیوع عوامل خطر را کاهش دهد.
دوم؛ مداخلات بخش سلامت: این شامل توسعه و ترویج برنامههای واکسیناسیون (بهویژه واکسن HPV)، خدمات غربالگری منظم برای تشخیص زودرس (مثل غربالگری سرطان دهانهٔ رحم و سرطان رودهٔ بزرگ)، و دسترسی به برنامههای ترک سیگار و کاهش مصرف الکل است. توانمندسازی پزشکان و مراکز بهداشت برای ارائه مشاورههای پیشگیری، افزایش پوشش واکسیناسیون و تضمین دسترسی برابر به خدمات درمانی از ارکان اصلی کاهش بار سرطان است.
سوم؛ نقش جامعه و آگاهیرسانی: ارتقای سواد سلامت در مورد عوامل خطرِ قابلتغییر مثل تغذیه سالم، فعالیت بدنی منظم، پرهیز از مصرف دخانیات و الکل، و اهمیت واکسیناسیون و غربالگری به تغییر رفتار کمک میکند. برنامههای آموزشی در مدارس، مراکز کاری و رسانهها میتوانند به کاهش نابرابریهای سلامت و افزایش پذیرش راهکارهای پیشگیری کمک کنند.
چهارم؛ دادهها و پایش: تحلیل WHO بر پایهٔ دادهها و مدلسازی است؛ اما برای اینکه کشورها بتوانند سیاستگذاری هدفمند انجام دهند، نیاز به دادههای محلی، تفکیکشده بر اساس جنسیت، سن و گروههای اجتماعی-اقتصادی دارند. سامانههای ثبت سرطان، مطالعات برشزمانی و پایش عوامل خطر به طراحی اقدامات مؤثر و ارزیابی نتایج کمک میکنند.
همچنین لازم است توجه ویژهای به گروههای آسیبپذیر شود: جوامع با درآمد پایین و متوسط که دسترسی محدود به خدمات سلامت، واکسیناسیون و زیرساختهای بهداشتی دارند، بیشترین سهم بار قابلپیشگیری را تحمل میکنند. سیاستهایی که بر عدالت سلامت تأکید میکنند — مانند تأمین واکسن رایگان برای گروههای کمدرآمد یا برنامههای غربالگری متحرک در مناطق روستایی — میتواند تفاوت چشمگیری ایجاد کند.
در سطح جهانی، همکاری بینالمللی برای انتقال تکنولوژیهای پاک، پشتیبانی مالی از برنامههای واکسیناسیون و تقویت ظرفیت نظامهای سلامت در کشورهای دارای منابع محدود ضروری است. سازمانهای بینالمللی، نهادهای غیردولتی و بخش خصوصی میتوانند نقش همافزایی ایفا کنند تا شکافهای پوشش واکسن و مراقبتها کاهش یابد.
از منظر علمی و تحقیقاتی، هنوز نیاز به مطالعات بیشتر برای درک تعامل بین عوامل خطر و انواع سرطان وجود دارد. تحقیقات دربارهٔ مکانیسمهای مولکولی که چگونه سیگار، الکل، چاقی یا عوامل عفونی منجر به تکوین تومور میشوند، میتواند راهنمای توسعه مداخلات پیشگیرانه و دارویی جدید باشد. علاوه بر این، ارزیابی اقتصادی مزایا و هزینههای سیاستهای پیشگیری نشان میدهد که سرمایهگذاری بر پیشگیری در بلندمدت صرفهجویی عظیمی در هزینههای درمان فراهم میآورد.
نهایتاً، پیام روشن است: بخش قابلتوجهی از بار سرطان قابلپیشگیری است و اقدام هماهنگ میتواند تفاوت چشمگیری ایجاد کند. کلید موفقیت تلفیق سیاستهای قوی، خدمات بهداشتی فراگیر، آگاهی عمومی و دادههای مناسب است تا بتوانیم از وقوع میلیونها مورد سرطان جلوگیری کنیم و کیفیت زندگی میلیونها نفر را حفظ نماییم.
کلمات کلیدی مرتبط (برای SEO): پیشگیری سرطان، عوامل خطر تغییرپذیر، کنترل تنباکو، واکسن HPV، آلودگی هوا، کاهش مصرف الکل، غربالگری سرطان، سلامت عمومی، سیاستهای پیشگیری.
منبع: sciencealert
نظرات
پمپزون
خوبه اما یه کم رو توصیههای کلی مانور زیاد داده شده، جزئیات اجرایی کم گفتید، و بودجه کی میده؟
امیر
تحلیل منصفانهس، همهچیز در سیاست و اجراست؛ داده محلی، پوشش واکسن و عدالت، نکات کلیدی که باید پیگیری شه
بیونیکس
من تو کلینیک دیدم، واکسن HPV واقعاً میتونه فرق کنه. ولی دسترسی کمه، مردم بلد نیستن، هزینهها...
توربوجت
آیا آمار WHO مطلقن؟ دادههای محلی چقد قابل اعتمادن مخصوصا تو کشورهای کمدرآمد؟ سوال بزرگه...
کوینفو
منطقیه، کنترل تنباکو باید اولویت باشه؛ افزایش مالیات، بسته بندی ساده و آموزش ، واقعا موثره
دیتاویز
واقعاً شوکه شدم، اینکه یه سوم سرطانها قابل پیشگیریان باورکردنی نیست... ولی آیا سیاستمدارا جدی میشن؟

ارسال نظر