9 دقیقه
برای دههها پزشکان بهطور عمده به پنلهای کلسترول برای برآورد خطر حمله قلبی و سکته متکی بودند. اما شواهد جدید التهاب را — که با پروتئین واکنشی C یا CRP اندازهگیری میشود — بهعنوان یک علامت هشدار اولیه قدرتمندتر نشان دادهاند. بررسی همزمان CRP و چربیها (لیپیدها) تصویری روشنتر از ریسک قلبی عروقی ارائه میدهد و راههای عملی برای کاهش احتمال بیماری قلبی در افراد نشان میدهد.
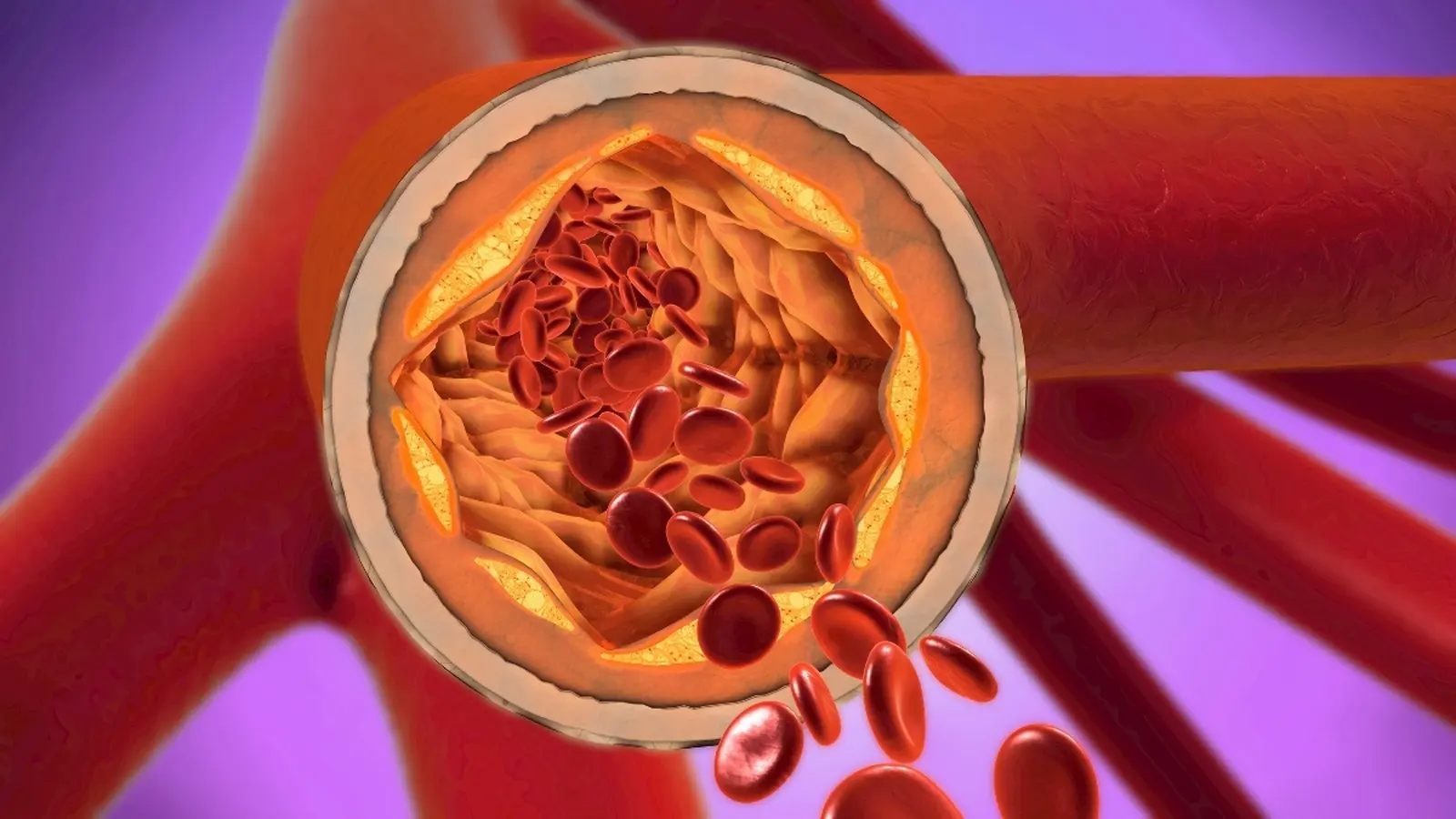
تجمع پلاکهای چربی در دیواره شریانها موجب انسداد میشود؛ انسدادی که با محرومکردن بافتها از اکسیژن میتواند به حمله قلبی یا سکته منجر شود.
التهاب: قطعه گمشده در ارزیابی ریسک قلبی عروقی
آترواسکلروز تنها روایت انباشت کلسترول در دیواره عروق نیست؛ این فرآیند از آغاز تا پایان یک پدیده التهابمحور است. هنگامی که یک رگ خونی بهواسطه قند خون بالا، سیگار، یا دیگر فشارها آسیب میبیند، سلولهای ایمنی به محل هجوم میآورند و شروع به بلع ذرات کلسترولی در گردش میکنند. طی سالها این فعالیت ایمنی پلاکهای چربی را میسازد که به تدریج شریانها را باریک میکنند و ریسک ایسکمی بافتی را افزایش میدهند.
CRP پروتئینی است که کبد در پاسخ به فعالسازی ایمنی تولید میکند. از منظر بالینی، کاردیولوژیستها یا پزشکان مراقبت اولیه از تست خون حساس با عنوان hs-CRP برای کشف التهاب مزمن سطح پایین استفاده میکنند—التهابی که ممکن است در معاینات معمولی پنهان بماند. سطح کمتر از 1 mg/dL معمولاً نشاندهنده التهاب قلبی عروقی پایین و ریسک کمتر است؛ در حالی که سطوح بالاتر از 3 mg/dL با افزایش خطر حمله قلبی و سکته مرتبطاند. تحلیلهای اخیر نشان میدهند که CRP پیشبینیکننده رویدادهای قلبی قابلاطمینانتری نسبت به LDL-C تنها است و در برخی مطالعات با فشار خون بهعنوان یک شاخص ریسک قابلمقایسه عمل میکند. این یافتهها اهمیت اندازهگیری نشانگرهای التهابی را در کنار لیپیدها تقویت میکند و زمینه را برای تصمیمگیریهای بالینی دقیقتر فراهم میآورد.
چطور تست CRP گفتگوی ریسک را تغییر میدهد
در سپتامبر 2025 کالج آمریکایی قلب و عروق (American College of Cardiology) توصیه به غربالگری همگانی CRP در کنار آزمایشهای کلسترول کرد. منطق ساده است: اندازهگیری همزمان وضعیت التهابی و لیپیدی، پروفایل ریسک غنیتر و کاربردیتری ارائه میدهد. دو نفر ممکن است مقدار LDL مشابهی داشته باشند اما بسته به وضعیت التهابی و تعداد ذرات کلسترولی در گردش، ریسک آنها بسیار متفاوت باشد. این تمایز باعث میشود پزشکان بتوانند برنامه پیشگیری و درمان را شخصیسازی کنند و تصمیم بگیرند که چه کسی بیشترین بهره را از مداخلات دارویی یا غیردارویی خواهد برد.
کبد پروتئین واکنشی C را تولید میکند
نتایج بالینی واضح است. بیمار با LDL نسبتاً بالای متوسط اما CRP پایین ممکن است مدیریت متفاوتی نسبت به فردی با LDL مشابه و CRP بالا داشته باشد. به همین ترتیب، کشف CRP بالا میتواند پزشکان را بر آن دارد که محرکهای زمینهای التهاب را بررسی و درمان کنند — چاقی، دیابت کنترلنشده، عفونتهای مزمن، بهداشت بد دهان و دندان، یا بیماریهای خودایمنی — بهجای تمرکز صرف بر کلسترول رژیمی. علاوه بر این، در مطالعات بزرگی مانند JUPITER نشان داده شد که کاهش همزمان LDL و CRP با استفاده از استاتینها میتواند کاهش رویدادهای قلبی ایجاد کند؛ این نمونهها نشان میدهند که ترکیب رویکرد لیپیدی و التهابی میتواند اثربخشی پیشگیری را افزایش دهد.
فراتر از LDL: آپولیپوپروتئین B و لیپوپروتئین(a) چه اطلاعاتی اضافه میکنند
سطوح کلسترول همچنان مهماند، اما اهمیت آنها دارای پیچیدگی است. جرم LDL (معیاری که بهعنوان LDL-C اندازهگیری میشود) تمام داستان را بازگو نمیکند. شمار ذرات LDL پیشبینیکننده قویتری از ریسک است: ذرات بیشتر یعنی فرصتهای بیشتر برای نفوذ به اندوتلیوم آسیبدیده و اشتعال رشد پلاک. آپولیپوپروتئین B (apoB) آزمایشی خون است که آن ذرات را میشمارد و اغلب در پیشبینی رویدادها بهتر از LDL-C عمل میکند. اندازهگیری apoB میتواند در بیمارانی که LDL-C طبیعی اما ریسک بالایی دارند، توضیحدهنده باشد و در تصمیمگیری درباره تجویز داروها نقش ایفا کند.
نشانگر مهم دیگر لیپوپروتئین(a) یا Lp(a) است. این مولکول بر سطح ذرات LDL مینشیند و آنها را چسبندهتر میکند، که احتمال گیرکردن در دیواره عروق را افزایش میدهد. برخلاف CRP و apoB، Lp(a) عمدتاً تعیینشده بهواسطه ژنتیک است و بهندرت با تغییر سبک زندگی تغییر میکند؛ بنابراین یک اندازهگیری یکباره در طول عمر میتواند اطلاعات ارزشمندی ارائه دهد. در سالهای اخیر تحقیقات بیشتری روی روشهای دارویی نوین مانند آنتیسنس اولیگونکلئوتیدها برای کاهش Lp(a) انجام شده که وعده بالقوهای برای کاهش ریسک ژنتیکی فراهم میآورد.
وقتی با هم در نظر گرفته شوند — LDL-C، apoB، Lp(a) و hs-CRP — پزشکان میتوانند پروفایل ریسک کاملتری بسازند. این رویکرد چندنشانگری (multimarker) به شخصیسازی راهبردهای پیشگیری کمک میکند و روشن میسازد که چه کسانی بیشترین سود را از داروهایی مانند استاتینها یا درمانهای ضدالتهابی نوظهور خواهند برد. همچنین این ترکیب دادهها به بهبود تصمیمگیری درباره درمانهای شدیدتر مثل مهارکنندههای PCSK9 یا مداخلات هدفمند التهابی کمک میکند.
چگونه سبک زندگی بر CRP و تعداد ذرات تاثیر میگذارد
خبر خوب برای بیماران این است که بسیاری از محرکهای CRP و apoB قابلتغییر هستند. کاهش وزن، فعالیت بدنی منظم و ترک سیگار بهطور قابلاطمینانی CRP را کاهش میدهند. رژیم غذایی نقش مهمی دارد: خوراکیهای غنی از فیبر (حبوبات، سبزیها، غلات کامل)، آجیل و دانهها، توتها، روغن زیتون، ماهیهای چرب منبع امگا-3، چای سبز، دانههای چیا و کتان با التهاب کمتر مرتبطاند. در مقابل، مصرف زیاد قند افزوده با افزایش تعداد ذرات کلسترولی و بالا رفتن ریسک قلبی عروقی همبستگی دارد.
این تغییرات سبک زندگی از جهات متعددی عمل میکنند: میتوانند التهاب مزمن را کاهش دهند، تعداد ذرات آترژنیک را کم کنند، فشار خون و قند خون را بهبود بخشند — و در مجموع ریسک قلبی عروقی طول عمر را کاهش دهند. شواهد نشان میدهند که حتی کاهش وزن متوسط (مثلاً 5–10 درصد از وزن بدن) میتواند به طور معنیداری CRP و پروفایل لیپیدی را بهبود بخشد. ترکیب رژیم مدیترانهای با فعالیت هوازی منظم و تمرینات مقاومتی میتواند اثر همافزایی در کاهش apoB و کاهش التهاب داشته باشد.
این برای پیشگیری و مراقبت بالینی چه معنی دارد
بیماری قلبی ناشی از تعاملات متعددی از عوامل خطر است که طی یک عمر تجمع مییابند. غربالگری که hs-CRP را در کنار پنلهای لیپیدی سنتی و در صورت نیاز apoB و Lp(a) قرار میدهد، به بیماران و پزشکان نقشه کاملتری از آن ریسک میدهد. این نقشه میتواند انگیزهبخش مداخلات هدفمند شود: تغییرات سبک زندگی، کنترل دقیقتر دیابت یا فشار خون، مراقبت دندانی برای پرداختن به التهاب مزمن دهانی، و درمان دارویی در صورت لزوم. در عمل بالینی، وجود CRP بالا اغلب پزشکان را به بررسی علل سیستمیک التهاب و اتخاذ رویکردهای چندجانبه وادار میکند.
مهم است بدانیم که CRP بالا حکم یک بیماری واحد نیست — بلکه علامتی است از اینکه چیزی در بدن بهطور مزمن سیستم ایمنی را فعال کرده است. شناسایی و رفع آن علت نه تنها میتواند ریسک قلبی عروقی را کاهش دهد، بلکه اغلب سلامت عمومی را بهبود میبخشد؛ برای مثال درمان عفونتهای مزمن دهانی یا کنترل بهتر قند میتواند هم CRP و هم شاخصهای متابولیک را بهتر کند.
دیدگاه یک متخصص
«اندازهگیری التهاب مدتها لنزی گمشده در پیشگیری قلبی بوده است»، میگوید دکتر النا مورالس، متخصص کاردیومتابولیک. «CRP به ما یک نشانگر زودهنگام و مقرونبهصرفه میدهد که نشان میدهد چیزی سیستمیک در حال افزایش ریسک آترواسکلروتیک است. وقتی این شاخص را با apoB و Lp(a) ترکیب میکنیم، میتوانیم از توصیههای کلی به سمت برنامههای مشخص و مبتنی بر شواهد برای بیماران حرکت کنیم.»
دکتر مورالس اضافه میکند: «غربالگری تنها زمانی ارزشمند است که مدیریت را تغییر دهد — و در بسیاری از موارد چنین است. CRP افزایشیافته میتواند دلیل قویتری برای شروع زودتر مداخلات سبک زندگی یا حتی درمان دارویی در بیمارانی باشد که در غیر این صورت در منطقه خاکستری قرار دارند.»
چطور بر اساس اعداد خود عمل کنید
- از پزشک خود بخواهید همراه با غربالگری معمول کلسترول یک آزمایش hs-CRP انجام دهد، بهویژه اگر سابقه خانوادگی یا عوامل خطر دیگری دارید.
- در صورتی که ریسک شما نامشخص است یا بیماری قلبی زودرس در خانواده دیده شده، apoB و یک آزمایش یکبارۀ Lp(a) را مدنظر قرار دهید.
- مدیریت وزن، ورزش منظم، رژیم مدیترانهای غنی از فیبر، آجیل و ماهیهای چرب، و کاهش قندهای افزوده و ترک سیگار را در اولویت قرار دهید.
- بیماریهای مزمن — دیابت، فشار خون بالا، عفونتهای دهانی — را که التهاب را تحریک میکنند، پیگیری و درمان کنید.
با اندازهگیری هم التهاب و هم لیپیدها، بیماران و پزشکان دیدی روشنتر و قابلیت اقدام بیشتری نسبت به ریسک قلبی عروقی پیدا میکنند. این وضوح میتواند گفتوگو را از تعقیب یک عدد منفرد به کاهش تعاملات طولانیمدتی که بیماری قلبی را میسازند، تغییر دهد. بهعلاوه، استفاده از دادههای چندنشانگری و بهکارگیری شواهد از مطالعات بالینی (از جمله تجربههای بالینی با استاتینها، نتایج مطالعه CANTOS در زمینه درمانهای ضدالتهابی و تحقیقهای جدید روی کاهش Lp(a)) باعث میشود تصمیمات درمانی دقیقتر و مبتنی بر ریسک واقعی فردی اتخاذ شوند.
منبع: sciencealert
نظرات
ارمین
تا حدی اغراق آمیز بنظر میاد؛ مطالعاتی مثل JUPITER خوبن ولی هنوز نمیدونیم همهجا کاربردیه. اما ایدهی چندنشانگری جذابه
وایب
برداشت متوازن، خوبه که نه فقط LDL رو نگاه میکنن. امیدوارم راهنماها عملیتر بیان
بیوانیکس
من توی مطب دیدم بیمارا با CRP بالا واقعا بهتر شدن بعد از اصلاح سبک زندگی، تجربه شخصی، ولی نیاز به داده بیشتر هست
توربو
این توصیه برای همه؟ یعنی هر کسی باید hs-CRP بده؟ من که شک دارم، هزینه و فایده چی میشه...
کوینیکس
راستش منطقیه، ترکیب hs-CRP با لیپیدها خیلی بیشتر کمک میکنه اما هزینهها رو هم باید سنجید
دیتاپال
واو، این زاویهی التهاب رو از دست داده بودم، فکر نمیکردم CRP انقدر کاربردی باشه... باید تست بدم

ارسال نظر