8 دقیقه
تحلیل تازهای از کلینیک مایو یک فرضیه دیرین درباره حمله قلبی در بزرگسالان جوان را به چالش کشیده است: در زنان زیر 65 سال، بیش از نیمی از موارد انفارکتوس میوکارد ناشی از عللی فراتر از انسداد کلاسیک شریان کرونر است. این تغییر در الگو پیامدهای مهمی برای تشخیص، پیشگیری و مراقبتهای پس از حادثه دارد و بر نحوه ارزیابی ریسک قلبی در زنان جوان تأثیر میگذارد.
What the study found and why it matters
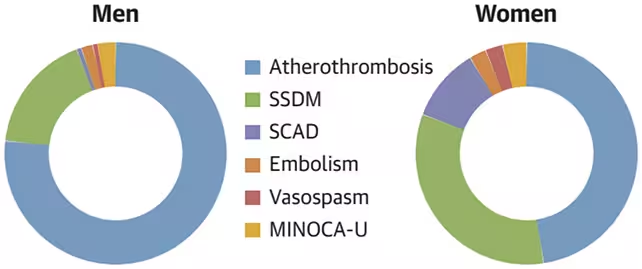
محققان 1,474 رخداد حمله قلبی ثبتشده بین سالهای 2003 تا 2018 در شهرستان اولمستد، ایالت مینهسوتا را بازبینی کردند و پروندههای پزشکی و تصاویر قلبی را با دقت بررسی مجدد کردند تا برای هر مورد علت اولیه را تعیین کنند. نتایج آشکارکننده بود: در حالی که آترواِترومبوز — فرایندی که در آن پلاک پارهشده موجب تشکیل لخته و انسداد شریان کرونری میشود — همچنان عامل بیشتر حملات قلبی در مردان (حدود 75٪) بود، تنها در 47٪ از رویدادها در زنان زیر 65 سال توضیحدهنده علت بود.
به عبارت دیگر، سهم قابلتوجهی از حملههای قلبی زنان به مکانیسمهای غیر آترواِترومبوتیک مرتبط بود. بزرگترین دسته در میان زنان، انفارکتوس میوکارد ثانویه به اختلال عرضه-تقاضا (SSDM) بود که مسئول حدود 34٪ موارد زنان شناخته شد. SSDM زمانی اتفاق میافتد که نیاز اکسیژن عضله قلب از عرضه آن فراتر رود، معمولاً بهخاطر یک عامل استرس حاد مانند آنمی شدید، سپسیس، یا نارسایی تنفسی که جریان یا ظرفیت انتقال اکسیژن را کاهش میدهد.
علل غیرآترواِترومبوتیک دیگر شامل پارهگی خودبهخودی دیواره شریان کرونری (SCAD) — وضعیتی که در آن دیواره شریان پاره میشود و خون بین لایهها جمع میشود — و آمبولیهای کرونری بود؛ یعنی لختههایی که در نقاط دیگر بدن شکل میگیرند و سپس به شریان کرونری مهاجرت و آن را مسدود میکنند. تیم پژوهشی همچنین اسپاسم عروق کرونری و MINOCA (انفارکتوس میوکارد با عروق کرونری غیرانسدادی) را به عنوان عوامل مؤثر شناسایی کرد. این نتایج نشان میدهد که در تشخیص بالینی و تصویربرداری قلبی باید طیف وسیعتری از علل بالقوه حمله قلبی در نظر گرفته شود تا از سوءتشخیص و درمانهای نامتناسب جلوگیری گردد.
Age and sex differences: a different landscape for younger women
تفاوتهای مبتنی بر جنسیت در گروههای سنی جوانتر بسیار برجستهتر بود. در میان زنان 45 ساله یا کمتر، SSDM شایعترین علت حمله قلبی بود. پژوهشگران اشاره کردند که وقتی تمام علل حاد غیرآترواِترومبوتیک کرونری — از جمله SCAD، آمبولی، اسپاسم و انواع نامشخص MINOCA — را با هم جمع میکنیم، در این جمعیت تقریباً به اندازه آترواِترومبوز شایعاند.
نکته مهم دیگر این بود که بسیاری از موارد SCAD در ابتدا به اشتباه به عنوان آترواِترومبوز تشخیص داده شده بودند. مطالعه نشان داد که SCAD تقریباً شش برابر بیشتر از آنچه پیشتر تصور میشد بهعنوان علت زمینهای در زنان مشاهده میشود؛ این به معنای آن است که برخی از این بیماران ممکن است داروها یا مداخلاتی را دریافت کرده باشند که برای پارگی پلاک طراحی شدهاند — درمانهایی که در شرایطی که مشکل واقعی پارهگی دیواره شریان است نه تنها سودمند نیستند، بلکه ممکن است زیانآور باشند.
Implications for treatment and prevention
وقتی مکانیسم آسیب بهدرستی درک نشود، استراتژیهای پیشگیری ثانویه ممکن است کارآمد نباشند. پروتکلهای استاندارد که بر تثبیت پلاک و درمان ضدپلاکتی متمرکزند برای انفارکتوسهای آترواِترومبوتیک ضروریاند، اما این اقدامات محرکهایی را که باعث SSDM میشوند یا شکنندگی رگ که در SCAD وجود دارد را هدف قرار نمیدهند. این ناسازگاری میتواند بر انتخاب داروها (مثل استفاده طولانیمدت از داروهای ضدپلاکت)، استراتژیهای مداخلهای (آنژیوپلاستی یا استنتگذاری) و آزمایشات پیگیری تأثیر بگذارد.
مطالعه همچنین ارتباط SSDM را با مرگومیر کلی پنجساله بالاتر نسبت به سایر علل نشان داد که حاکی از آن است این بیماران اغلب بیماریهای جدی غیرقلبی دارند که هم رویداد قلبی و هم مرگهای بعدی را پیش میبرند. این یافته بر لزوم مراقبت جامع تأکید میکند؛ مراقبتی که نه تنها اپیزود قلبی را درمان کند بلکه مشکلات پزشکی زمینهای مانند عفونتهای سیستمیک، کمخونی شدید یا نارسایی تنفسی را نیز مدیریت نماید تا نتیجه بلندمدت بهبود یابد.
Screening gaps: why risk scores aren’t enough
ابزارهای غربالگری فعلی ممکن است خطر را بیش از پیش مبهم کنند. در یک تحلیل جداگانه که نویسندگان به آن ارجاع دادند، 465 فرد زیر 65 سال که بعداً دچار اولین حمله قلبی شدند بررسی شدند: دو روز قبل از رویداد، نزدیک به 45٪ از آنها براساس امتیاز ASCVD (بیماریهای عروقی آترواسکلروتیک) در دسته کم یا مرزی قرار میگرفتند. به عبارت دیگر، محاسبهگرهای روتین ریسک که عمدتاً به بیماری آترواِترومبوتیک میپردازند، ممکن است بسیاری از کسانی را که بعدها بر اثر مکانیسمهای دیگر دچار حمله قلبی میشوند از قلم بیندازند.
بیماران و پزشکان باید بدانند که امتیاز ریسک سنتی پایین لزوماً سایر علل بالقوه و جدی انفارکتوس میوکارد را رد نمیکند — خصوصاً در زنان جوانتر. این مسئله اهمیت ارزیابی بالینی جامع، توجه به علائم و نشانههای غیرکلاسیک، و استفاده هدفمند از تصویربرداریهای پیشرفته مانند سیتی آنژیوگرافی کرونر، آنژیوگرافی دقیق و اکوکاردیوگرافی با کیفیت بالا را برجسته میسازد.
What clinicians should look for
- در بیماران با استرس سیستمیک حاد (عفونت شدید، خونریزی عمده، هیپوکسی) که ایسکمی قلبی بروز میدهد در حالی که عروق کرونری انسداد آشکار ندارند، SSDM را در نظر داشته باشید.
- در زنان جوان که با سندرم کرونری حاد مراجعه میکنند، بهویژه وقتی آنژیوگرافی الگوهای غیرمعمول یا جداشدگی (dissection) دیواره شریان را نشان میدهد، شک به SCAD را بالا ببرید.
- منابع آمبولیک مثل فیبریلاسیون دهلیزی یا ترومبوز ورید عمقی با آمبولی پارادوکسیک را در صورت عدم تطابق انسداد کرونری با پارگی پلاک ارزیابی کنید.
- برای موارد مبهم از تصویربرداری قلبی پیشرفته (مثل MRI قلبی برای افتراق بین ایسکمی و التهاب یا آنژیوگرافی با تکنیکهای حساس) و بررسیهای چندتخصصی بهره بگیرید تا از طبقهبندی نادرست و درمان نامناسب جلوگیری شود.
Expert Insight
«این مطالعه یک زنگ بیدارباش است،» دکتر النا مارتینز، کارتولوژیست و پژوهشگر بالینی که در تحلیل مایو کلینیک نقشی نداشت، میگوید. «ما مدتها بر مدل آترواِترومبوتیک تکیه کردهایم چون بخش بزرگی از حملههای قلبی را توضیح میدهد، اما زنان جوانتر الگوی متفاوتی دارند. اگر پزشکان بهصورت پیشفرض تبیین پارگی پلاک را انتخاب کنند، ممکن است علل درمانشدنی غیرکرونری را از دست بدهند و نتوانند استراتژیهای پیشگیری را متناسبسازی کنند. تصویربرداری بهتر، شرححال دقیق و آگاهبودن از موجودیتهایی مانند SCAD و SSDM میتواند نتایج را تغییر دهد.»
Where research and practice should go next
تیم مایو کلینیک خواستار افزایش آگاهی بالینی و آموزش عمومی درباره علل جایگزین حمله قلبی شدهاند. آنها همچنین توصیه میکنند که روش داوری دقیق و بازبینی موردی خود را در جمعیتهای بزرگتر و متنوعتر اجرا کنند تا تفاوتهای مبتنی بر جنس و سن بهخوبی شناخته شود و مسیرهای تشخیصی بهگونهای پالایش یابند که سوءتشخیص کاهش یابد.
پیشرفت در تصویربرداری قلبی در طول دوره مطالعه احتمالاً برخی از این تشخیصها را قابلرؤیتتر کرده است، و ادامه پیشرفتهای فناوری به تشخیص بهتر و سریعتر کمک خواهد کرد. در همین حال، پژوهشگران و انجمنهای حرفهای نیاز دارند تا راهنماها و آموزشها را بروز کنند تا کاردیولوژیستها، پزشکان اورژانس و پزشکان مراقبتهای اولیه بتوانند ارائه بالینی غیرآترواِترومبوتیک را زودتر شناسایی کنند.
درک اینکه چرا یک حمله قلبی رخ داده به همان اندازه درمان آن مهم است. برای زنان جوانتر، این درک ممکن است به معنی آزمایشهای متفاوت، داروهای متفاوت و بهطور حیاتی، گفتگوهای متفاوت درباره ریسک و روند بهبودی باشد. اطلاعرسانی درست میتواند به برنامهریزی مراقبتهای بلندمدت، مدیریت عوامل خطر همراه و ارتقای کیفیت زندگی پس از رویداد کمک کند.
این مطالعه در Journal of the American College of Cardiology منتشر شده است؛ نسخهای پیشین از این مقاله در سپتامبر 2025 منتشر شد. یافتههای این تحقیق بر نیاز به رویکردهای تشخیصی دقیق، استفاده از ابزارهای تصویربرداری پیشرفته، و توجه ویژه به جمعیتهای جوانتر و زنان تأکید میکند تا از درمانهای غیرمناسب و عوارض ناشی از آنها جلوگیری شود.
منبع: sciencealert
نظرات
نووا_ایکس
غربالگریهای فعلی کافی نیستن؛ باید راهنماها آپدیت شن، تصویربرداری بهتر و ارزیابی جامع از عوامل غیرقلبی، ساده و ضروریه
پالسزون
نتایج مهمه ولی احساس میکنم کمی بولد شده، دادهها محدود و تکنولوژی تصویربرداری تو این سالها تغییر کرده، باید با احتیاط تفسیر شه
مهدی
تو مطب یه پرونده دیدم، خانم جوونی که اول گفتن پلاک پاره شده اما بعد SCAD بود—داروها رو اشتباه گذاشته بودن، ترسناک و دردآور
بیونیکس
این واقعا درستِ؟ من شک دارم، نمونهگیری از یک شهرستان چقدر قابل تعمیمه... جزئیات متد مهمه، نه فقط نتایج.
روداکس
واقعا؟! این نگاهمو عوض کرد 😮 زنان زیر 65 اینقد متفاوتن؟ باید بیشتر درباره SSDM و SCAD شنیده بشه...

ارسال نظر