8 دقیقه
اگر استخوانهای شما سیگنالهایی درباره حالت روحیتان به مغز میفرستادند، چه؟ تحقیقات اخیر نشان میدهد که این فرض دیگر خیالی نیست. دانشمندان اکنون یک گفتوگوی دوطرفه بین بافت اسکلتی و مدارهای عصبی توصیف میکنند — یک محور استخوان‑مغز که میتواند توضیح دهد چرا افسردگی و پوکیِ استخوان اغلب با هم دیده میشوند.
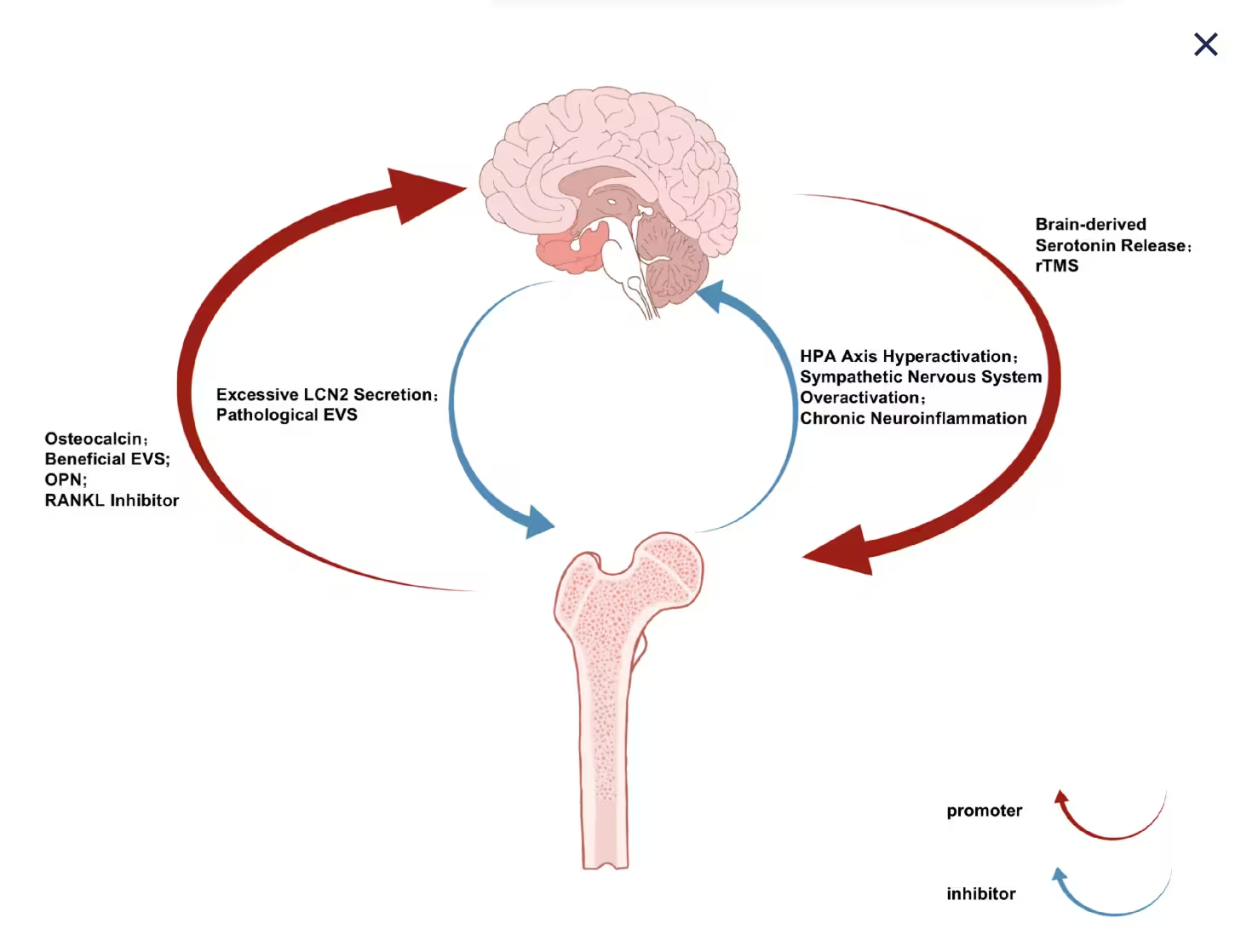
شواهد در حال انباشتهشدن است که مولکولهایی که از سلولهای استخوانی آزاد میشوند میتوانند شیمی مغز را تحتتأثیر قرار دهند. برعکس نیز صادق به نظر میرسد: استرس مزمن، خلق پایین و تغییر در سیگنالدهی عصبی میتوانند الگوی بازسازی استخوان و تراکم استخوان را تغییر دهند. این رابطهی متقابل کمک میکند تا مشاهدات بالینی مبنی بر افزایش خطر شکستگی و کاهش تودهٔ استخوانی در افراد مبتلا به افسردگی شدید روشنتر شوند. این صرفاً همبستگی نیست؛ زیستشناسی نوظهور به سمت علیت اشاره میکند.
علاقه به این موضوع رو به افزایش است که چگونه سبک زندگی و درمانهای هدفمند میتوانند این حلقهٔ بازخوردی را قطع کنند. یک مرور نظاممند در سال 2025 اثرات ورزش را در فعالسازی محور استخوان‑مغز نشان داد؛ اثری که شامل تغییرات بیوشیمیایی، اثرات نورمحافظتی و بهبودهای همزمان در سلامت استخوان و خلق است. لی، گائو و ژائو — نویسندگان مقالهای در Biomolecules — استدلال میکنند که باید مداخلههایی هدفگیریشده برای این محور را آزمایش کنیم: برنامههای ورزشی سفارشی، روشهای نورومدولاسیون یا داروشناسی که سیگنالهای مشتق از استخوان را تعدیل میکنند.
زمینهٔ علمی و پیامدهای بالینی
تبدیل مفهوم به عمل بالینی نیازمند آزمایشهای بالینی دقیق است. مطالعههای پایلوت کوتاه میتوانند ارزیابی کنند آیا برنامههای متمرکز بر محور باعث کاهش علائم افسردگی در کنار بهبود نشانگرهای استخوان و کاهش خطر شکستگی میشوند یا خیر. کدام فاکتورهای ترشحشدهٔ استخوان از همه مهمترند؟ آیا تحریک غیرتهاجمی مغز یا مولکولهایی که اثر بار مکانیکی روی استخوان را تقلید میکنند میتوانند مدارهای خلق را تغییر دهند؟ اینها پرسشهایی هستند که محققان به دنبال پاسخشاناند.
لی و همکارانش از پزشکان خواستهاند ناهماهنگی بین سلامت روان و سلامت اسکلتی را هماکنون بهعنوان یک موضوع بالینی در نظر بگیرند، حتی زمانی که آزمایشهای قاطع هنوز در دست اجرا هستند. این تغییر دیدگاه میتواند مراقبت کاملنگرانهتری را ترویج دهد: ترکیب ارزیابی روانپزشکی با غربالگری سلامت استخوان و تجویز ورزش نه فقط برای تناسب، بلکه بهعنوان مداخلهای هدفمند. علم هنوز نوجوان است؛ اما امکانات روشناند: درمان همزمان بدن و ذهن ممکن است بالاخره به دو مشکل مقاوم شانس بهبود واقعی بدهد.
از منظر مولکولی، چندین نامزد کلیدی شناسایی شدهاند که میتوانند رابط بین استخوان و مغز باشند. استئوکالسين بهعنوان هورمونی آزادشونده از استئوبلاستها توجه بسیاری را جلب کرده است؛ تحقیقات نشان میدهد استئوکالسين میتواند عملکرد شناختی، رفتار و پاسخهای متابولیک را تعدیل کند. سکلروستین، که عمدتاً توسط سلولهای استئوسیت تولید میشود، نه تنها تنظیمکنندهٔ مسیر Wnt و بازسازی استخوان است، بلکه احتمالاً بر مسیرهای التهابی و سیگنالهای نورونی اثر میگذارد. پروتئینهایی مانند RANKL و سیتوکینهای التهابی (برای مثال IL-6، TNF-α) نیز ممکن است از طریق حالت التهابی سیستمیک بر مغز تأثیر بگذارند و بالعکس.
از دیدگاه فیزیولوژیک، محور استخوان‑مغز شامل چندین مسیر بیولوژیک و عصبی است: مسیرهای هورمونی (هورمونهای جنسی، هورمون رشد، استروژن)، محور هیپوتالاموس‑هیپوفیز‑آدرنال (محور HPA) و سیستم عصبی سمپاتیک. استرس مزمن و افزایش کورتیزول میتوانند باعث مهار عملکرد استئوبلاستها و ارتقای فعالیت استئوکلاستها شوند که نتیجهاش کاهش تراکم استخوان است. در مقابل، تغییر در تولید فاکتورهای استخوانی میتواند با دستکاری نوروترانسمیترها (مانند سروتونین، دوپامین و نوراپینفرین) حالت خلقی را تحتتأثیر قرار دهد؛ این یکی از مسیرهایی است که توضیح میدهد چرا افراد مبتلا به افسردگی بیشتر در معرض از دست رفتن استخوان هستند.
نقش داروها نیز پیچیده و پراهمیت است. برخی داروهای ضدافسردگی، خصوصاً مهارکنندههای بازجذب سروتونین انتخابی (SSRIs)، با کاهش تراکم استخوان و افزایش خطر شکستگی مرتبط شدهاند؛ از سوی دیگر، برخی درمانهای ضدپوکیاستخوان مانند مهارکنندههای بایسفوسفونات یا آنتیبادیهای ضد‑سکلروستین (مثلاً روموسوزوماب) ممکن است پیامدهای ثانویهٔ عصبی داشته باشند که هنوز بهخوبی درک نشدهاند. لذا تعامل داروها با محور استخوان‑مغز موضوعی است که باید هم در مطالعات اپیدمیولوژیک و هم در آزمایشهای بالینی مورد توجه قرار گیرد.
ورزش بهعنوان یک عامل مداخلهای چندوجهی برجسته است. تمرینات مقاومتی و ورزشهای تحمل وزن بهطور مستقیم بار مکانیکی روی استخوان اضافه میکنند و سیگنالهای آنابولیک محلی را فعال میسازند؛ همزمان، ورزش منظم سطوح سیتوکینهای التهابی را کاهش داده، سیستم عصبی را تنظیم میکند و عملکرد شناختی و خلق را بهبود میبخشد. مرورهای اخیر شواهد قویای برای اثرات نورمحافظتی و متابولیک ورزش بر محور استخوان‑مغز ارائه دادهاند، که پیشنهاد میکند برنامههای ورزشی هدفمند میتوانند همزمان تراکم استخوان و علائم افسردگی را کاهش دهند.
فراتر از ورزش، گزینههای نورومدولاسیون غیرتهاجمی مانند تحریک مغناطیسی ترانسکرانیال (TMS) یا تحریک جریانی مستقیم از طریق پوست (tDCS) مورد بررسی قرار گرفتهاند تا ببینیم آیا میتوانند مدارهای خلق را تنظیم کنند و از طریق تغییر رفتار یا سطح هورمونها، اثر دومینویی روی سلامت استخوان داشته باشند. همچنین زمینهٔ پژوهشی برای مولکولهایی وجود دارد که اثرات مکانیکی بر استخوان را تقلید میکنند — ساختارهایی که میتوانند مانند بار مکانیکی عمل کنند و تولید فاکتورهای استخوانی را تحریک نمایند بدون نیاز به فعالیت بدنی شدید، که برای برخی گروههای آسیبپذیر میتواند مفید باشد.
در سطح بالینی، سوالات عملی متعددی مطرح میشوند: چه معیارهایی برای ارزیابی موفقیت در مداخلات محور باید به کار روند؟ آیا باید از نشانگرهای زیستی استخوانی مانند استئوکالسين، CTX، P1NP و نیز معیارهای التهابی و نوروتروفیک استفاده شود؟ آیا تصویربرداری شناختی یا سنجش تراکم با DEXA و شاخصهای خطر شکستگی (مانند FRAX) بتوانند نقاط پایانی منطقی برای این مطالعات باشند؟ طراحی آزمایشها باید چندبعدی باشد و ترکیبی از پیامدهای روانی، تصویربرداری و بیومارکرها را شامل شود تا بتوان مکانیزمها را روشن کرد.
علاوه بر تحقیقات درمانی، آموزش بالینی و راهنماییهای مراقبتی باید بهروز شوند. پزشکان خانواده، روانپزشکان و متخصصان غدد استخوان باید از نقش احتمالی محور در بیماران خود آگاه باشند. برای مثال، در بیمارانی که مبتلا به افسردگی مزمن هستند، سنجش تراکم استخوان در سنینی که قبلاً مرسوم نبود یا بررسی عوامل خطر بازدارنده شکستگی ممکن است مفید باشد. همچنین در بیماران با پوکیِ استخوان که علائم افسردگی یا اضطراب دارند، ارجاع به ارزیابی روانپزشکی میتواند به تشخیص و درمان همزمان کمک کند.
تغییرات سبک زندگی و تغذیه نیز جزو ارکان مهم مدیریت هستند. مصرف کافی ویتامین D، کلسیم، پروتئین مناسب، کنترل وزن و اصلاح عوامل خطر مانند سیگار و الکل از منظر هم سلامت استخوان و هم سلامت روان موثرند. برنامههای توانبخشی و فیزیوتراپی میتوانند برنامههای تمرینی ایمن و هدفمند برای افزایش تحمل بار و استحکام استخوانی ارائه دهند؛ این مداخلات همچنین بهصورت ساختاریافته خلق را نیز بهبود میبخشند و میتوانند بهعنوان بخشی از مراقبت جامع پذیرفته شوند.
از منظر پژوهشی آینده، چند حوزهٔ اولویتدار قابل شناساییاند: 1) شناسایی و اعتبارسنجی نشانگرهای کلیدی استخوانی که بیشترین تأثیر بر مدارهای عصبی را دارند؛ 2) طراحی و اجرای کارآزماییهای تصادفی شدهٔ بزرگ که ترکیبی از مداخلات فیزیکی، دارویی و نورومدولاسیون را مقایسه کنند؛ 3) درک تعامل بین داروهای روانپزشکی و داروهای ضدپوکیاستخوان؛ و 4) توسعهٔ مدلهای حیوانی و انسانی برای کشف مکانیزمهای دقیق سلولی و مولکولی محور.
در نهایت، محور استخوان‑مغز نمایانگر یک دیدگاه میانرشتهای است که میتواند مرزهای پزشکی روان و اسکلتی را به هم نزدیک کند. پذیرش این دیدگاه در عمل بالینی مستلزم همکاری میان روانپزشکان، متخصصان غدد استخوان، فیزیوتراپیستها و پژوهشگران علوم اعصاب است. اگر این همکاری و سرمایهگذاری پژوهشی صورت گیرد، ممکن است شاهد ظهور مداخلات ترکیبی باشیم که بهطور همزمان خطر شکستگی را کاهش و کیفیت زندگی روانی را بهبود بخشند — نتیجهای که هم برای بیماران و هم برای سیستمهای بهداشتی ارزشمند خواهد بود.
منبع: sciencealert
نظرات
نووا_ایکس
خیلی هیجانانگیز ولی بنظر من کمی اغراق شده مخصوصا بخش دارویی، اول RCT محکم لازمه نه فقط بیومارکرها
استخوانذهن
تو خانواده ما چند نفر افسردگی و پوکی داشتن، الآن که میخونم انگار رابطه بوده... کاش برنامه ورزشی هدفمند داشتیم 😕
آرمین
این جدیِ؟ یعنی قراره پزشکا الان برای هر بیمار افسرده DEXA بذارن؟ شواهد بالینی قوی هست یا هنوز همهچیز پایلوتیه؟
بیونیکس
به نظرم منطقیه، ورزش نقش بزرگی داره اما شواهد علیت هنوز کمه و نیاز به مطالعات بزرگتر و دقیقتره
رودایکس
وااای، اصلا فکر نمیکردم استخوان هم با مغز حرف بزنه! کلی سوال تو سرم، امیدوارم واقعیت داشته باشه و نتایج درمانی داشته باشه...

ارسال نظر